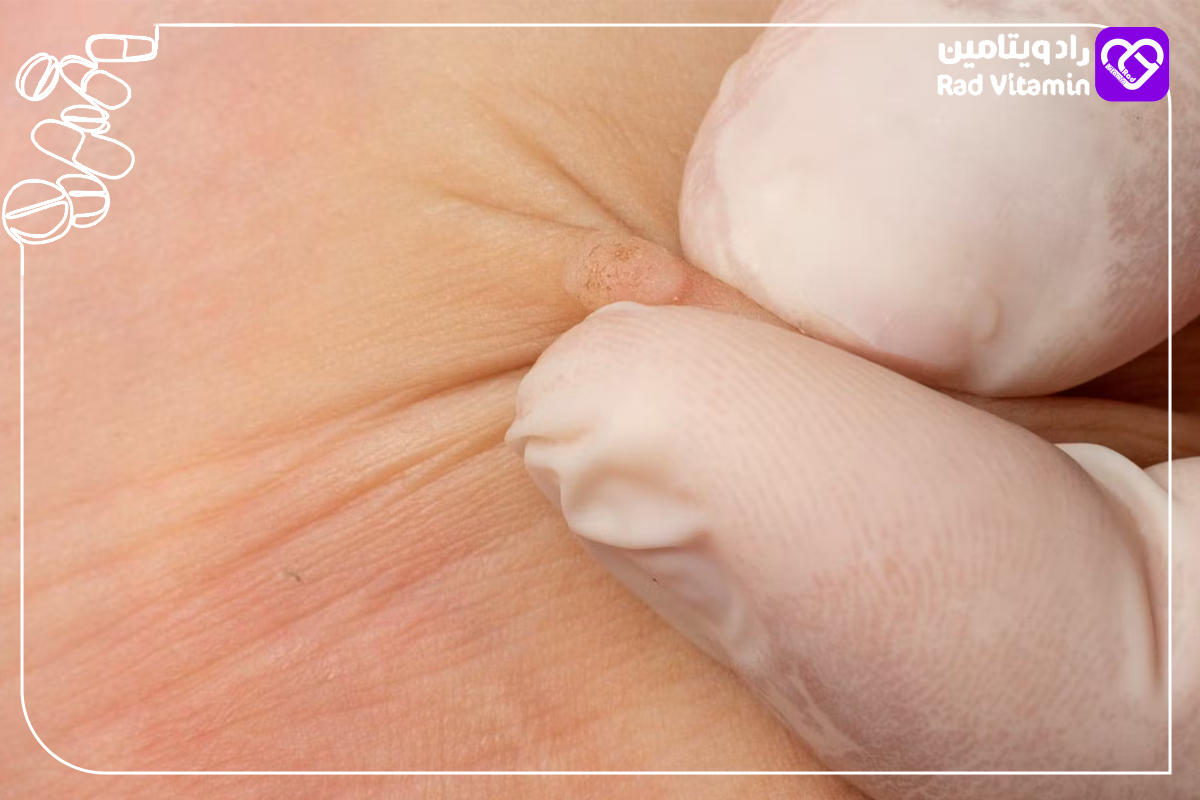
راههای تشخیص زگیل تناسلی: علائم و نشانهها
ویروس هرپس سیمپلکس یک ویروس بسیار شایع است که میتواند باعث ایجاد تبخالهای دهانی یا تناسلی شود. در حال حاضر، هیچ درمان قطعی برای این بیماری وجود ندارد، اما داروهایی برای کنترل و کاهش علائم آن وجود دارد. این مسئله به دلیل ویژگیهای خاص ویروس HPV است. ویروس HPV به سیستم عصبی حمله و پس از عفونت اولیه، به حالت نهفته در اعصاب باقی میماند. این ویروس میتواند در حالت نهفته دوباره فعال شود و علائم جدیدی را ایجاد کند. در این مقاله به بررسی انواع مختلف روشهای تشخیص زگیل تناسلی پرداخته میشود.
چرا زگیل تناسلی درمان قطعی ندارد؟
مهمترین دلایلی که باعث میشوند زگیل تناسلی درمان قطعی نداشته باشد عبارتند از:
فعال شدن مجدد ویروس: پس از عفونت اولیه، ویروس در گانگلیونهای عصبی بدن به حالت نهفته درمیآید. در این حالت، ویروس نمیتواند توسط سیستم ایمنی بدن شناسایی و از بین برود. بنابراین، ویروس میتواند پس از مدتی دوباره فعال شود و علائم جدیدی به وجود آورد.
مقاومت در برابر درمانهای دارویی: درمانهای موجود، مانند آسیلوویر، فقط علائم را کاهش داده و سرعت بهبود را افزایش میدهند، اما نمیتوانند ویروس را به طور کامل از بین ببرند.
عدم توانایی سیستم ایمنی در از بین بردن ویروس: سیستم ایمنی نمیتواند به طور کامل زگیل تناسلی را از بدن پاک کند زیرا ویروس به طور ویژه در سلولهای عصبی باقی میماند و از حملات ایمنی در امان است.
دلایل علمی و پزشکی قطعی نبودن درمان زگیل تناسلی
در اینجا دلایل علمی و پزشکی که چرا درمان قطعی برای زگیل تناسلی وجود ندارد را بررسی می کنیم:
- ویروس در حالت نهفته (Latent) پس از عفونت اولیه به اعصاب بدن، به ویژه گانگلیونهای عصبی (گرههای عصبی در نزدیکی نخاع) منتقل میشود و در آنجا به حالت نهفته درمیآید. در این حالت، ویروس دیگر نمیتواند توسط سیستم ایمنی شناسایی و از بین برود. این امر باعث میشود که ویروس به طور مداوم در بدن باقی بماند، حتی زمانی که علائمی مانند تبخال وجود ندارد. مطالعات علمی نشان دادهاند که ویروس HPV به گانگلیونهای عصبی انتقال پیدا میکند، جایی که به صورت منفعل و غیر فعال باقی میماند. وقتی شرایط محیطی یا فیزیولوژیک مانند استرس، ضعف سیستم ایمنی یا تغییرات هورمونی تغییر کند، ویروس دوباره فعال شده و علائم را ایجاد میکند.
- پوشش سلولی ویروس HPV توانایی آن را دارد که خود را در درون سلولهای عصبی پنهان کند. سلولهای عصبی بهطور خاص به دلیل ویژگیهای غشای سلولی و ساختارهای خود، از سیستم ایمنی بدن مخفی میمانند. این امر باعث میشود که حتی پس از عفونت اولیه، سیستم ایمنی بدن نتواند ویروس را به طور کامل شناسایی کرده و از بین ببرد.
- عدم اثرگذاری داروها بر ویروس نهفته داروهایی مانند آسیلوویر و داروهای مشابه معمولاً برای کاهش شدت علائم و سرعت بهبودی عفونت فعال استفاده میشوند، اما این داروها به ویروس نهفته در سلولهای عصبی اثری نمیگذارند. داروهای ضدویروسی تنها در زمان فعالیت ویروس موثر هستند و نمیتوانند ویروس را در حالت نهفته از بین ببرند. مکانیزم عملکرد آسیلوویر: این دارو به طور خاص به آنزیمهایی که ویروس برای تکثیر خود استفاده میکند، حمله میکند. اما این دارو نمیتواند ویروس را زمانی که به حالت نهفته درآمده و دیگر تکثیر نمیکند، هدف قرار دهد.
- مقاومتهای ژنتیکی و تغییرات در ساختار ویروس ویروسهای HPV قابلیت تغییر و تکامل دارند. این تغییرات میتوانند به مقاومت به درمانهای موجود منجر شوند، به ویژه زمانی که درمانها برای مدت طولانی استفاده میشوند. از آنجا که HPV میتواند تغییراتی در پروتئینهای سطح خود ایجاد کند، سیستم ایمنی ممکن است نتواند آن را شناسایی کند و از آنجایی که ویروس همچنان در بدن باقی میماند، درمانهای دارویی ممکن است مؤثر نباشند.
- گرچه سیستم ایمنی بدن میتواند بسیاری از عفونتها را از بین ببرد، در مورد HPV ، سیستم ایمنی نمیتواند به طور کامل ویروس را حذف کند. یکی از دلایل این است که ویروس HPV به سلولهای عصبی حمله میکند و از آنجا که این سلولها در بدن بسیار پراکنده هستند، پاکسازی ویروس از آنها برای سیستم ایمنی دشوار است. علاوه بر این، ویروس میتواند به گونهای تغییر کند که شبیه به سلولهای طبیعی بدن به نظر برسد و بدین ترتیب شناسایی آن توسط سیستم ایمنی دشوار می شود.
- فعال شدن مجدد ویروس HPV تحت تأثیر عوامل مختلف محیطی و فیزیولوژیکی است که میتوانند به کاهش کارایی سیستم ایمنی منجر شوند. این عوامل شامل موارد زیر هستند: استرس: یکی از عوامل محرک فعال شدن ویروس HPV است.
- ضعف سیستم ایمنی: بیماریهای خودایمنی، استفاده از داروهایی مانند کورتیکواستروئیدها که سیستم ایمنی را سرکوب میکنند و یا عفونتهای دیگر میتوانند باعث فعال شدن مجدد ویروس شوند.
- تغییرات هورمونی: به خصوص در زنان، تغییرات هورمونی در دوران قاعدگی میتواند باعث فعال شدن ویروس شود.
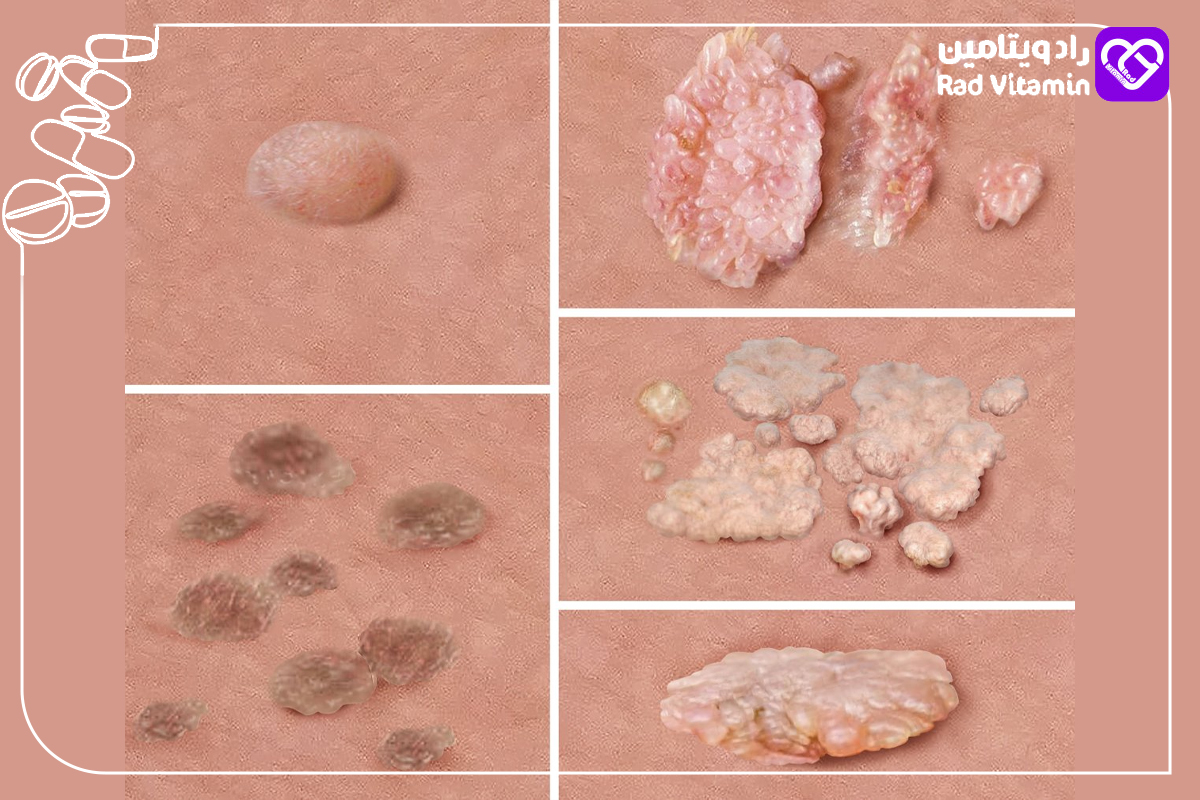
انواع زگیل تناسلی
زگیلهای کوچک برجسته (Papular Warts): زگیلهایی کوچک، برجسته و معمولاً به رنگ پوست یا کمی تیرهتر است.
زگیلهای صاف (Flat Warts): این زگیلها صاف، کوچک و اغلب به سختی قابل مشاهده هستند. معمولاً روی سطح صاف پوست یا مخاط ظاهر میشوند.
زگیلهای گلکلمی (Cauliflower-like Warts): زگیلهایی که شبیه گلکلم هستند و معمولاً بزرگتر بوده و ممکن است بهصورت دستهای ظاهر شوند.
زگیلهای رشتهای (Filiform Warts): زگیلهایی با ظاهری نازک و بلند که بیشتر در مناطقی مانند اطراف لب، دهان یا پلک دیده میشوند، اما گاهی در ناحیه تناسلی نیز ظاهر میشوند.
زگیلهای داخلی: این نوع زگیلها در قسمتهای داخلی دستگاه تناسلی (مانند واژن یا مجرای ادرار) و گاهی در دهان یا گلو در اثر تماس جنسی دهانی ظاهر میشوند.
زگیلهای مسطح در ناحیه مقعد: در نواحی نزدیک به مقعد ظاهر میشوند و ممکن است بدون علائم باشند.
توجه:
- زگیل تناسلی به دلیل انواع مختلف ویروس HPV ایجاد میشود. بعضی از سویههای این ویروس میتوانند باعث زگیل شوند، درحالیکه برخی دیگر با سرطان دهانه رحم یا سایر سرطانها مرتبط هستند.
- برای پیشگیری، واکسن HPV (مانند گارداسیل) بسیار مؤثر است و توصیه میشود قبل از شروع فعالیت جنسی تزریق شود.
- در صورت مشاهده زگیل، حتماً به پزشک مراجعه کنید، زیرا برخی از آنها ممکن است به درمان خاصی نیاز داشته باشند.
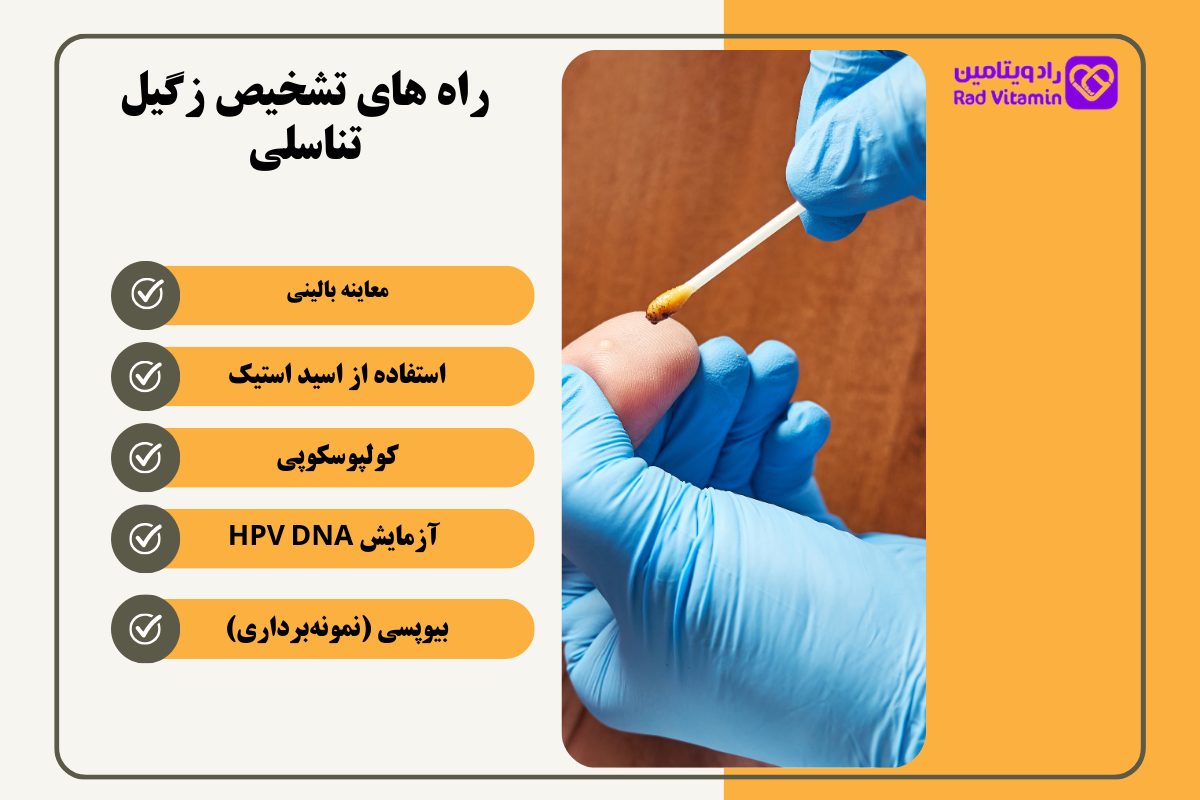
راه های تشخیص زگیل تناسلی
تشخیص زگیل تناسلی معمولاً بر اساس مشاهدهی علائم ظاهری و معاینات بالینی انجام میشود. با این حال، در برخی موارد نیاز به روشهای تکمیلی برای تشخیص دقیقتر وجود دارد. روشهای تشخیص زگیل تناسلی عبارتاند از:
1. معاینه بالینی: پزشک با بررسی ناحیه تناسلی، مقعد یا دهان (در صورت احتمال آلودگی) زگیلها را از نظر اندازه، شکل و محل قرارگیری بررسی میکند. این روش رایجترین و ابتداییترین راه تشخیص است.
2. استفاده از اسید استیک: در این روش، محلول اسید استیک 3 تا 5 درصد روی پوست مشکوک به زگیل زده میشود. اگر ناحیه سفید شود، احتمالاً زگیل تناسلی است. این روش به تشخیص زگیلهای کوچک یا غیرمشهود کمک میکند.
3. کولپوسکوپی: در زنان، پزشک ممکن است از کولپوسکوپی برای بررسی دقیقتر دهانه رحم، واژن یا فرج استفاده کند. این دستگاه بزرگنمایی بیشتری از ناحیه مورد نظر ارائه میدهد و میتواند زگیلهای کوچک و پنهان را شناسایی کند.
4. آزمایش HPV DNA: این آزمایش برای تشخیص وجود ویروس HPV و شناسایی نوع ویروس انجام میشود. معمولاً از سلولهای دهانه رحم (با استفاده از تست پاپاسمیر) نمونهبرداری میشود. این آزمایش به شناسایی انواع پرخطر HPV که ممکن است با سرطان مرتبط باشند، کمک میکند.
5. بیوپسی (نمونهبرداری): در موارد مشکوک یا زمانی که زگیلها غیرمعمول به نظر میرسند، پزشک ممکن است بخشی از زگیل یا ضایعه را برای بررسی بافتشناسی و تایید تشخیص به آزمایشگاه ارسال کند.
6. تست پاپاسمیر (Pap Smear): این آزمایش در زنان برای بررسی تغییرات سلولی در دهانه رحم و شناسایی زودهنگام عفونت HPV یا سرطان دهانه رحم استفاده میشود.
7. آزمایش خون یا سرولوژی (به ندرت): معمولاً برای زگیل تناسلی انجام نمیشود، اما در برخی موارد برای تشخیص عفونتهای همزمان مانند HIV یا سیفلیس استفاده میشود.
چه داروهایی برای کنترل و کاهش علایم اچ اس وی هستند؟
برای کنترل و کاهش علائم عفونت ویروس هرپس سیمپلکس، داروهای ضدویروسی مختلفی وجود دارند که میتوانند سرعت بهبودی را افزایش داده و شدت علائم را کاهش دهند. این داروها در درمان تبخالهای فعال (حملات تبخال) مؤثر هستند، اما به طور کامل ویروس را از بین نمیبرند و نمیتوانند از بروز حملات مجدد جلوگیری کنند.
- آسیلوویر (Acyclovir): آسیلوویر یکی از داروهای اصلی برای درمان عفونت HPV است. این دارو به عنوان قرص، کرم موضعی و تزریقی در دسترس است.
مکانیزم عمل: آسیلوویر باعث اختلال در تکثیر ویروس میشود. این دارو به آنزیمهای ویروس HPV متصل میشود و از تکثیر ویروس جلوگیری میکند.
موارد استفاده: برای درمان تبخالهای دهانی و تناسلی، همچنین در موارد شدیدتر مانند تبخالهای چشمی یا مننژیت هرپس استفاده می شود.
- والاسیکلوویر (Valacyclovir): والاسیکلوویر یک داروی ضدویروسی است که به آسیلوویر تبدیل میشود و اثر مشابه آسیلوویر را دارد، اما قدرت جذب بالاتری دارد، بنابراین ممکن است نیاز به دوز کمتری باشد.
مکانیزم عمل: مشابه آسیلوویر، والاسیکلوویر نیز تکثیر ویروس HPV را متوقف میکند.
موارد استفاده: برای درمان تبخالهای تناسلی و دهانی، همچنین پیشگیری از عود حملات ویروس استفاده می شود.
- فامسیکلوویر (Famciclovir): فامسیکلوویر نیز از داروهای ضدویروسی است که مشابه آسیلوویر و والاسیکلوویر عمل میکند، ولی برخی تحقیقات نشان دادهاند که ممکن است برای برخی افراد مؤثرتر باشد.
مکانیزم عمل: این دارو به گونهای طراحی شده است که به سرعت وارد بدن میشود و به فرمی فعال تبدیل میشود که فعالیت ویروس را متوقف میکند.
موارد استفاده: درمان تبخالهای دهانی و تناسلی و پیشگیری از حملات بعدی استفاده می شود.
- دیکلوفناک (Docosanol): دیکلوفناک یک داروی ضدویروسی است که به طور موضعی بر روی پوست قرار میگیرد و از تبدیل ویروس به حالت فعال جلوگیری میکند.
مکانیزم عمل: این دارو به سلولهای پوست متصل میشود و ویروس را از ورود به سلولها و تکثیر در آنها بازمیدارد.
موارد استفاده: معمولاً برای درمان تبخالهای لب یا دهانی مورد استفاده قرار میگیرد.
- تریمبوپرا (Trifluridine): این دارو معمولاً در فرم قطره چشمی برای درمان تبخالهای چشمی استفاده میشود. مکانیزم عمل: تریمبوپرا مشابه آسیلوویر عمل میکند و جلوی تکثیر ویروس را میگیرد.
موارد استفاده: درمان تبخالهای چشمی ناشی از HSV-1 استفاده می شود.
- 6. کرمهای موضعی لیدوکائین (Lidocaine): این کرمها یا پمادها ممکن است برای تسکین درد و سوزش ناشی از تبخالهای فعال استفاده شوند، اما به خودی خود ویروس را درمان نمیکنند.
- داروهای ضد درد و ضد التهاب: در کنار داروهای ضدویروسی، ممکن است پزشکان داروهای ضد درد مانند آسپرین، ایبوپروفن یا استامینوفن را برای کاهش درد و التهاب توصیه کنند.
- پیشگیری از عود مجدد (Suppressive Therapy): برای افرادی که دچار حملات مکرر HPV هستند، درمانهای دارویی به صورت پیشگیرانه میتواند به کاهش تعداد و شدت حملات کمک کند. در این روش، داروهای ضدویروسی مانند والاسیکلوویر یا آسیلوویر به صورت روزانه مصرف میشوند، حتی زمانی که علائمی وجود ندارد. اگرچه داروهای ضدویروسی اثربخشترین روش درمان HPV هستند، برخی از افراد ممکن است از روشهای مکمل برای تسکین علائم استفاده کنند: کرنرول (L-lysine): برخی تحقیقات نشان دادهاند که مصرف مکمل L-لیزین ممکن است به کاهش دفعات عود تبخال کمک کند.
روغن درخت چای (Tea Tree Oil): مطالعات اولیه نشان دادهاند که روغن درخت چای ممکن است خاصیت ضدویروسی داشته باشد، اما تحقیقات بیشتری برای تأیید این اثرات لازم است.
نکات مهم در استفاده از داروها: درمان سریعتر شروع شود، اثرگذاری بهتر است. به محض ظهور علائم، مصرف داروها باید شروع شود تا از گسترش ویروس جلوگیری شود.
پیشگیری از انتقال: حتی در صورت مصرف دارو، ممکن است ویروس به فرد دیگری منتقل شود. به همین دلیل، استفاده از داروهای پیشگیرانه و رعایت بهداشت شخصی، به ویژه هنگام بروز علائم، بسیار مهم است.
مشورت با پزشک: همیشه قبل از شروع درمان و یا تغییر دوز داروها با پزشک خود مشورت کنید تا از اثرات جانبی و تداخلات دارویی جلوگیری شود. در مجموع، داروهای ضدویروسی مانند آسیلوویر، والاسیکلوویر و فامسیکلوویر از بهترین گزینهها برای کنترل علائم و کاهش دفعات عود عفونت HPV هستند.
سوالات متداول در مورد راه های تشخیص زگیل تناسلی
درمان زگیل تناسلی چقدر طول می کشد؟
مدت زمان درمان زگیل تناسلی بسته به روش مورد استفاده و پاسخ فردی به درمان می تواند بسیار متفاوت باشد. استفاده از داروهای موضعی ممکن است به چند هفته تا چند ماه نیاز داشته باشد. روشهایی مانند کرایوتراپی، برداشتن جراحی، یا درمانهای لیزری ممکن است بهبود سریعتری ارائه دهند، اگرچه ممکن است چندین جلسه لازم باشد. مهم است که دوره کامل درمان را همانطور که توسط یک ارائه دهنده مراقبت های بهداشتی تجویز شده است دنبال کنید تا بهترین نتیجه را تضمین کنید.
آیا درمان قطعی برای زگیل تناسلی وجود دارد؟
هیچ درمانی برای خود ویروس HPV که باعث زگیل تناسلی می شود وجود ندارد. با این حال، درمان ها می توانند به طور موثر زگیل ها را از بین ببرند و علائم را کاهش دهند. امکان عود زگیل پس از درمان وجود دارد زیرا ویروس زمینه ای ممکن است در بدن در حالت خفته باقی بماند.
چه کسانی بیشتر در معرض خطر ابتلا به زگیل تناسلی هستند؟
افرادی که از نظر جنسی فعال هستند، به ویژه آنهایی که چندین شریک جنسی دارند، افرادی که از محافظ مانع در حین رابطه جنسی استفاده نمی کنند و کسانی که فعالیت جنسی را در سنین پایین تر شروع می کنند، در معرض بالاترین خطر هستند. سیستم ایمنی ضعیف نیز حساسیت را افزایش می دهد.
زنان یا مردان بیشتر در معرض ابتلا به زگیل تناسلی هستند؟
هم مردان و هم زنان مستعد ابتلا به زگیل تناسلی هستند، اما زنان ممکن است به دلیل معاینات منظم زنان و زایمان که در آن زگیل ها شناسایی شوند، بیشتر به دنبال درمان هستند. مردان ممکن است متوجه زگیل نشوند مگر اینکه باعث ناراحتی شوند یا از نظر بصری آشکار باشند.
درصد خطر ابتلا به زگیل تناسلی در اثر یک رابطه ناامن چقدر است؟
خطر ابتلا به زگیل تناسلی ناشی از یک برخورد جنسی محافظت نشده با یک فرد آلوده به دلیل عوامل مختلف از جمله نوع ویروس و بار شریک جنسی به طور دقیق قابل اندازه گیری نیست. استفاده مداوم از کاندوم می تواند خطر انتقال را به طور قابل توجهی کاهش دهد، اما نه به طور کامل از بین ببرد.
آیا استفاده از کاندوم روشی مطمئن برای پیشگیری از زگیل تناسلی است؟
استفاده از کاندوم و سدهای دندانی می تواند خطر انتقال HPV و ایجاد زگیل تناسلی را کاهش دهد، اگرچه 100٪ موثر نیستند. HPV می تواند مناطقی را که با کاندوم پوشانده نشده است آلوده کند و از طریق تماس پوست به پوست منتقل شود.
آیا افرادی که واکسینه می شوند هرگز دچار زگیل تناسلی نمی شوند؟
در حالی که واکسن HPV به طور قابل توجهی خطر ابتلا به زگیل تناسلی را با محافظت در برابر رایجترین گونههای ویروسی که باعث زگیل و سرطان دهانه رحم میشوند کاهش میدهد، ایمنی کامل را تضمین نمیکند. عفونت از سویه های دیگر که تحت پوشش واکسن نیستند هنوز امکان پذیر است.
آیا افراد مبتلا به زگیل تناسلی همیشه به سرطان مبتلا می شوند؟
خیر، داشتن زگیل تناسلی لزوما منجر به سرطان نمی شود. زگیل تناسلی معمولاً توسط انواع کم خطر HPV ایجاد می شود که با سرطان مرتبط نیستند. انواع پرخطر HPV، که ممکن است باعث ایجاد زگیل قابل مشاهده نشوند، با سرطان هایی مانند سرطان دهانه رحم، مقعد و گلو مرتبط هستند.
آیا زگیل تناسلی همیشه باعث تحریک و خارش می شود؟
زگیل تناسلی می تواند علائمی مانند تحریک، ناراحتی یا خارش ایجاد کند، اما ممکن است بدون علامت نیز باشد و اصلاً ناراحتی ایجاد نکند. تجربه می تواند از فردی به فرد دیگر بسیار متفاوت باشد.